โรคกระจกตาย้วยหรือโรคกระจกตาโก่ง ที่รู้จักกันทั่วไปในชื่อโรคกระจกตาป้อแป้ เป็นภาวะผิดปกติของโครงสร้างกระจกตาที่ส่งผลกระทบอย่างมากต่อการมองเห็น ด้วยความที่ดวงตาเป็นอวัยวะสำคัญที่มีผลต่อการใช้ชีวิตประจำวัน ภาวะผิดปกตินี้จึงถือเป็นปัญหาที่ร้ายแรงและจำเป็นต้องทำความเข้าใจเพื่อนำไปสู่การดูแลรักษาที่ถูกต้องและเหมาะสมต่อไป
มาทำความเข้าใจโรค Keratoconus หรือภาวะกระจกตาย้วย โรคทางกระจกตาที่ควรรู้จักไว้ เพราะอาจทำให้เกิดความผิดปกติทางการมองเห็นได้ มาดูอาการเริ่มต้น การวินิจฉัย และแนวทางการรักษาที่มีประสิทธิภาพกันในบทความนี้เลย!
- กระจกตาย้วย (Keratoconus) เป็นภาวะที่กระจกตาผิดปกติ โดยกระจกตาจะค่อยๆ บางลงและเปลี่ยนรูปร่างจากทรงกลมหรือรีเล็กน้อย กลายเป็นรูปทรงโก่งนูนคล้ายกรวยที่ยื่นออกมาด้านหน้า ส่งผลให้การมองเห็นผิดปกติและอาจรุนแรงขึ้นหากไม่ได้รับการรักษาที่เหมาะสม
- โรคนี้มีสาเหตุหลักมาจากปัจจัยทางพันธุกรรมและสภาพแวดล้อม โดยผู้ที่มีประวัติครอบครัวเป็นโรคนี้จะมีความเสี่ยงสูง นอกจากนี้พฤติกรรมเสี่ยงอย่างการขยี้ตาบ่อยๆ การสัมผัสรังสี UV เป็นเวลานาน รวมถึงผู้ที่มีภาวะภูมิแพ้หรือกลุ่มอาการดาวน์ ก็มีโอกาสเกิดโรคนี้สูงกว่าคนทั่วไป
- เมื่อพบความผิดปกติในการมองเห็นหรือมีอาการผิดปกติที่ดวงตา เช่น ตาแดงหรือระคายเคืองอย่างรุนแรง ควรรีบปรึกษาจักษุแพทย์โดยทันที เพราะโรคกระจกตาย้วยเป็นโรคที่มีอาการแตกต่างกันในแต่ละคน การรักษาตั้งแต่เริ่มมีอาการจะช่วยป้องกันภาวะแทรกซ้อนที่รุนแรงได้
- การป้องกันโรคกระจกตาย้วยสำหรับผู้ที่ไม่ได้เป็นมาแต่กำเนิดมีหลายวิธี เช่น หลีกเลี่ยงการขยี้ตาแรงๆ ป้องกันดวงตาจากแสงแดดและแสงสีฟ้า ถอดคอนแท็กต์เลนส์ก่อนนอน และพักสายตาอย่างถูกวิธี รวมถึงการรับประทานอาหารเสริมตามคำแนะนำของแพทย์และการสังเกตการเปลี่ยนแปลงของค่าสายตาอย่างสม่ำเสมอ
กระจกตาย้วย (Keratoconus) คืออะไร?
กระจกตาย้วย หรือที่เรียกในทางการแพทย์ว่า Keratoconus เป็นภาวะความผิดปกติที่เกิดขึ้นกับกระจกตา โดยมีลักษณะเฉพาะคือกระจกตาจะค่อยๆ บางลงและมีการเปลี่ยนแปลงรูปร่างจากปกติที่ควรจะเป็นทรงกลมหรือรีเล็กน้อย กลายเป็นรูปทรงที่โก่งนูนยื่นออกมาด้านหน้าคล้ายรูปกรวย
สาเหตุของภาวะนี้เกิดจากความผิดปกติของเส้นใยคอลลาเจนในกระจกตา ซึ่งเป็นโครงสร้างสำคัญที่ช่วยให้กระจกตามีความแข็งแรง เมื่อเส้นใยคอลลาเจนผิดปกติ จึงทำให้กระจกตาไม่สามารถคงรูปร่างปกติไว้ได้และถูกแรงดันจากภายในลูกตาดันให้โก่งนูนออกมา
สาเหตุของกระจกตาย้วย
การเกิดโรคกระจกตาย้วยนั้นมีสาเหตุหลักมาจากปัจจัยทางพันธุกรรมและสภาพแวดล้อม โดยผู้ที่มีประวัติครอบครัวเป็นโรคกระจกตาย้วยจะมีความเสี่ยงสูงที่จะเป็นโรคนี้เช่นกัน นอกจากนี้ พฤติกรรมและสภาพแวดล้อมก็มีส่วนสำคัญ โดยเฉพาะการขยี้ตาบ่อยๆ และรุนแรงที่อาจทำให้กระจกตาเสื่อมสภาพและผิดรูปได้ การสัมผัสรังสี UV เป็นเวลานานก็เป็นอีกปัจจัยที่ส่งผลต่อโครงสร้างของกระจกตา รวมถึงผู้ที่มีภาวะภูมิแพ้หรือโรคบางชนิด เช่น กลุ่มอาการดาวน์ ก็มีแนวโน้มที่จะเกิดโรคนี้ได้มากกว่าคนทั่วไป
ปัจจัยเสี่ยงที่ทำให้เกิด Keratoconus
ในปี 2562 การศึกษาโดยจักษุแพทย์จากราชวิทยาลัยจักษุแพทย์แห่งประเทศไทยได้พบความสัมพันธ์ระหว่างโรคกระจกตาย้วยกับการลดลงของปริมาณคอลลาเจนในกระจกตา โดยมีปัจจัยเสี่ยงหลายประการที่สัมพันธ์กับภาวะนี้
-
การเปลี่ยนแปลงของฮอร์โมนโดยเฉพาะในสตรีมีครรภ์มีผลให้โรคกระจกตาย้วยรุนแรงขึ้น
-
งานวิจัยพบว่าเพศหญิงมีความเสี่ยงต่อการเกิดโรคกระจกตาย้วยมากกว่าเพศชาย ในอัตราส่วน 2:1
-
ผู้ป่วยที่มีโรคภูมิแพ้และมีอาการคันตามีความเสี่ยงต่อการเกิดโรคกระจกตาย้วย
-
พฤติกรรมการขยี้ตาบ่อยๆ เป็นปัจจัยเสี่ยงที่ทำให้เกิดโรคกระจกตาย้วยได้
-
ผู้ที่ผ่านการทำเลสิกมีความเสี่ยงต่อโรคกระจกตาย้วยสูงกว่าคนทั่วไป เนื่องจากกระจกตาถูกฝนให้บางลง

สังเกตอาการ Keratoconus
โรคกระจกตาย้วยมักเริ่มแสดงอาการตั้งแต่อายุ 13 ปีขึ้นไป และมีการดำเนินของโรคต่อเนื่องยาวนาน 10 - 20 ปี โดยมีอาการที่สังเกตได้ดังนี้
-
สายตาเริ่มมัวลงและมองเห็นไม่ชัดตั้งแต่วัยรุ่น มักมีสายตาสั้นและเอียงในระดับที่สูง ทำให้ต้องเปลี่ยนแว่นสายตาบ่อยครั้ง
-
มีอาการเคืองตา แสบตา และไวต่อแสง ร่วมกับอาการปวดศีรษะและปวดตา
-
ในรายที่มีอาการรุนแรง กระจกตาจะบางลงจนเกิดการบวมน้ำและแตก ส่งผลให้เกิดแผลเป็นที่กระจกตาและการมองเห็นแย่ลง
ใครที่มีความเสี่ยงต่อการเป็นกระจกตาย้วย?
โรคกระจกตาย้วยเป็นภาวะที่กระจกตามีการเปลี่ยนแปลงโครงสร้าง ทำให้กระจกตาบางและโก่ง ส่งผลให้มีสายตาสั้น สายตาเอียง พบได้ตั้งแต่อายุ 10 ปี และมักรุนแรงช่วง 20 - 39 ปี โดยกลุ่มเสี่ยงมีดังนี้
-
ผู้ที่ขยี้ตาบ่อย โดยเฉพาะผู้ป่วยโรคภูมิแพ้ที่มีอาการคันตามาก
-
ผู้ที่ใส่คอนแท็กต์เลนส์เป็นเวลานานมีความเสี่ยง เนื่องจากอาจทำให้คอลลาเจนในกระจกตาบางลง
-
ผู้ที่มีสายตาสั้นหรือเอียงเพิ่มขึ้นอย่างรวดเร็ว (ประมาณ 100 หรือ -1.0 ต่อปี) จนต้องเปลี่ยนแว่นบ่อย
-
ผู้ป่วยโรคดาวน์ซินโดรมมีความเสี่ยงสูงกว่าคนทั่วไป
-
ผู้ป่วยโรคเนื้อเยื่อเกี่ยวพัน เช่น โรคกล้ามเนื้อ หลอดเลือด น้ำเหลือง และเส้นประสาท มีความเสี่ยงเนื่องจากอาจมีการเรียงตัวของคอลลาเจนผิดปกติ
-
ผู้ป่วยโรคแต่กำเนิด เช่น โรคหนังยืดผิดปกติ โรคกระดูกเปราะกรรมพันธุ์ หรือโรคครูซอง มีความเสี่ยงสูงกว่าคนทั่วไป
อาการกระจกตาย้วยแบบไหนที่ควรพบแพทย์?
หากสังเกตพบความผิดปกติในการมองเห็น หรือมีอาการผิดปกติที่ดวงตา ไม่ว่าจะเป็นอาการตาแดงหรือระคายเคืองอย่างรุนแรง สิ่งสำคัญคือต้องรีบปรึกษาจักษุแพทย์โดยทันที เพื่อให้ได้รับการวินิจฉัยและการรักษาที่เหมาะสมตามสาเหตุของอาการ
โดยเฉพาะในกรณีของโรคกระจกตาย้วย ซึ่งเป็นโรคที่ยังไม่ทราบสาเหตุที่แน่ชัดและมีอาการแตกต่างกันในผู้ป่วยแต่ละราย การพบแพทย์ตั้งแต่เริ่มมีอาการจะช่วยให้แพทย์สามารถติดตามการเปลี่ยนแปลงของกระจกตาและให้การรักษาที่เหมาะสมได้ตั้งแต่ระยะเริ่มต้น ซึ่งจะช่วยป้องกันไม่ให้โรคลุกลามจนเกิดภาวะแทรกซ้อนที่รุนแรงในอนาคต
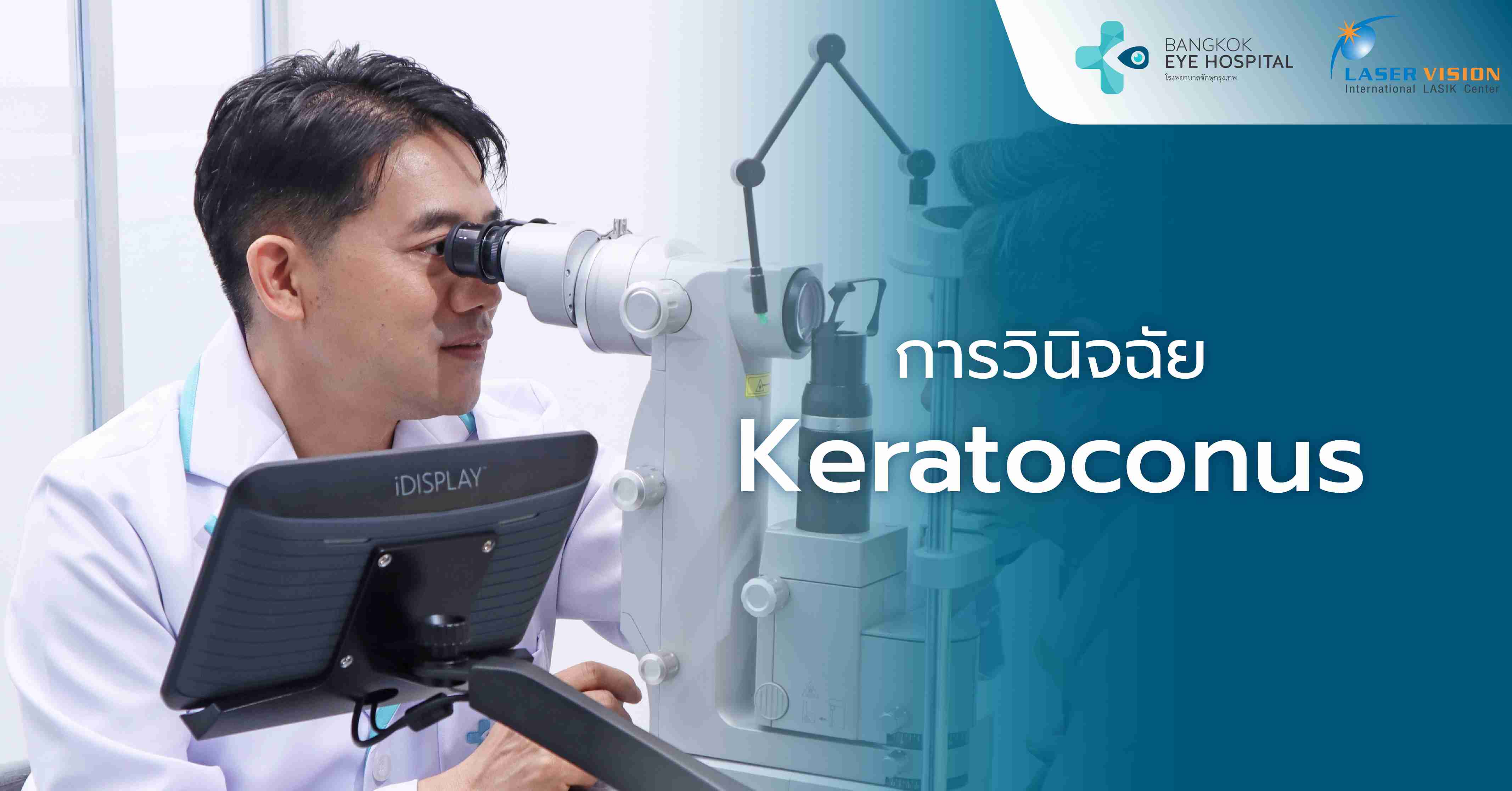
การวินิจฉัย Keratoconus
โรคกระจกตาย้วยมักถูกพบโดยบังเอิญในระหว่างที่ผู้ป่วยเข้ารับการรักษาโรคตาอื่นๆ หรือมาปรึกษาเพื่อทำเลสิก โดยจักษุแพทย์อาจสังเกตเห็นความผิดปกติที่บ่งชี้ถึงภาวะกระจกตาย้วย จึงทำการตรวจวินิจฉัยเพิ่มเติมด้วยเครื่อง Corneal topography ซึ่งเป็นอุปกรณ์ทางการแพทย์ที่สามารถวิเคราะห์แผนที่ความโค้งนูนของกระจกตาได้อย่างละเอียด
ในการวินิจฉัยโรค จักษุแพทย์จะทำการซักประวัติผู้ป่วยอย่างครอบคลุม ทั้งประวัติส่วนตัวและประวัติครอบครัวที่อาจมีความเกี่ยวข้องกับโรคกระจกตาย้วย พร้อมทั้งตรวจร่างกายและประเมินความโค้งนูนของกระจกตาด้วยวิธีการทางการแพทย์ที่เหมาะสม เพื่อให้การวินิจฉัยที่แม่นยำและวางแผนการรักษาที่มีประสิทธิภาพต่อไปดังนี้
1. การตรวจวัดความโค้งของกระจกตา
การตรวจวัดด้วยเครื่องเคอราโตมิเตอร์ (Keratometer) เป็นขั้นตอนสำคัญในการวินิจฉัยโรคกระจกตาย้วย โดยเครื่องจะส่องลำแสงไปที่กระจกตาเพื่อวัดความโค้งในจุดต่างๆ ทำให้แพทย์สามารถประเมินความผิดปกติของรูปร่างกระจกตาได้อย่างแม่นยำ
2. การถ่ายภาพกระจกตาของผู้ป่วย
แพทย์จะทำการถ่ายภาพกระจกตาด้วยกล้องพิเศษที่ให้ภาพความละเอียดสูง เพื่อบันทึกลักษณะความผิดปกติและใช้ในการติดตามการเปลี่ยนแปลงของโรค นอกจากนี้ภาพถ่ายยังช่วยในการวางแผนการรักษาและประเมินผลการรักษาในระยะยาว
3. การส่องกล้องจุลทรรศน์ดวงตา
การตรวจด้วยเครื่อง Slit-lamp เป็นการตรวจละเอียดที่ช่วยให้แพทย์มองเห็นโครงสร้างกระจกตาในระดับลึก สามารถสังเกตความผิดปกติของรูปร่าง การบางตัวของกระจกตา และความผิดปกติของเนื้อเยื่อโดยรอบ ทำให้การวินิจฉัยมีความแม่นยำมากขึ้น
4. การใช้เครื่องวัดกำลังสายตา
การตรวจด้วยเครื่องเรติโนสโคป (Retinoscope) เป็นการประเมินค่าการหักเหแสงของดวงตาอย่างละเอียด ช่วยให้แพทย์เข้าใจถึงผลกระทบของโรคต่อการมองเห็น พร้อมทั้งตรวจสอบสภาพของจอประสาทตา ซึ่งข้อมูลเหล่านี้มีความสำคัญในการวางแผนการรักษาที่เหมาะสมกับผู้ป่วยแต่ละราย

วิธีการรักษาโรคกระจกตาย้วย
วิธีรักษาโรคกระจกตาย้วยจะเป็นการรักษาตามความรุนแรงของโรค เช่น หากอาการไม่รุนแรงมากอาจแก้ไขด้วยวิธีทำให้มองเห็นได้ดีขึ้นด้วยการใส่แว่น หรือหากมีอาการรุนแรงขึ้นอาจปฏิบัติตามวิธีการรักษาต่อไปนี้
1. ใส่คอนแท็กต์เลนส์
การใส่คอนแท็กต์เลนส์เป็นวิธีการรักษาในระยะแรกที่อาการยังไม่รุนแรงมาก โดยแพทย์จะให้ผู้ป่วยใส่คอนแท็กต์เลนส์แบบพิเศษหลายชนิด เช่น Scleral Lens หรือ RGP Lens ซึ่งออกแบบมาเฉพาะสำหรับผู้ป่วยโรคกระจกตาย้วย เพื่อช่วยปรับแก้สายตาให้มองเห็นได้ชัดเจนขึ้น
2. ฉายแสงร่วมกับวิตามินบี 2
การฉายแสงร่วมกับวิตามินบี 2 เป็นวิธีการรักษาแบบต่อเนื่องด้วยการฉายแสงอัลตราไวโอเลตร่วมกับวิตามินบี (Collagen Cross Linking) ที่กระจกตา เพื่อเสริมความแข็งแรงให้เส้นใยคอลลาเจน ซึ่งเป็นทางเลือกใหม่ที่มีประสิทธิภาพและช่วยหลีกเลี่ยงการผ่าตัดเปลี่ยนกระจกตา อย่างไรก็ตาม วิธีนี้อาจไม่เหมาะกับผู้ป่วยบางราย เช่น ผู้ที่มีกระจกตาบางกว่า 400 ไมครอน หรือมีประวัติติดเชื้อเริมที่กระจกตา
3. การผ่าตัดนำอุปกรณ์ใส่ไว้ในกระจกตา
การผ่าตัดใส่อุปกรณ์ในกระจกตาเป็นเทคโนโลยีใหม่ที่ใช้วงแหวนขึงกระจกตาให้แบนลงและมีความโค้งใกล้เคียงปกติ ทำให้สามารถใส่แว่นหรือคอนแท็กต์เลนส์แก้ไขสายตาได้ดีขึ้น วิธีนี้เหมาะสำหรับผู้ป่วยที่มีอาการโรคกระจกตาย้วยมากเกินกว่าจะแก้ไขด้วยแว่นหรือคอนแท็กต์เลนส์ธรรมดา
4. การผ่าตัดปลูกถ่ายกระจกตา
การผ่าตัดปลูกถ่ายกระจกตาเป็นการรักษาแบบดั้งเดิมที่มีความซับซ้อนและต้องรอกระจกตาจากผู้บริจาค ซึ่งอาจใช้เวลานานถึง 3 ปี วิธีนี้จะเลือกใช้ในกรณีที่ผู้ป่วยมีกระจกตาย้วยขั้นรุนแรงหรือมีแผลเป็นที่กระจกตาร่วมด้วย และไม่สามารถรักษาด้วยวิธีอื่นได้ผล การผ่าตัดจะช่วยแก้ไขความโค้งของกระจกตาให้กลับมาใกล้เคียงภาวะปกติมากที่สุด

วิธีป้องกันโรคกระจกตาย้วย
วิธีป้องกันโรคกระจกตาย้วย สำหรับคนที่ไม่ได้เป็นโรคนี้มาตั้งแต่กำเนิดและไม่มีปัญหาสายตาอื่นๆ ร่วมด้วย วิธีป้องกันที่ทางจักษุแพทย์แนะนำมีดังนี้
-
เลี่ยงการขยี้ตาแรงๆ เพราะทำให้กระจกตาเกิดการเสียดสีและได้รับแรงกดดันมากเกินไป ส่งผลให้โครงสร้างของกระจกตาอ่อนแอและเกิดการโก่งผิดรูป
-
ป้องกันดวงตาจากแสงแดดจัดและแสงสีฟ้า ควรสวมแว่นกันแดดเมื่ออยู่กลางแจ้งและใช้ฟิลเตอร์กรองแสงสีฟ้าเมื่อใช้งานอุปกรณ์อิเล็กทรอนิกส์
-
ควรถอดคอนแท็กต์เลนส์ทุกครั้งก่อนนอน และทำความสะอาดอย่างถูกวิธี
-
เมื่อรู้สึกเมื่อยล้าสายตา แนะนำให้พักสายตาด้วยการกลอกตาเบาๆ หรือมองวัตถุที่อยู่ไกลๆ สลับกัน แทนการกดหรือนวดดวงตาโดยตรง ซึ่งอาจเป็นอันตราย
-
รับประทานอาหารเสริมบำรุงสายตาภายใต้คำแนะนำของจักษุแพทย์ เพื่อให้ได้รับสารอาหารที่เหมาะสมและปลอดภัยสำหรับสภาพร่างกายของแต่ละคน
-
หากพบว่าค่าสายตามีการเปลี่ยนแปลงเกิน 50 - 100 องศาภายในหนึ่งปี ควรรีบปรึกษาจักษุแพทย์เพื่อตรวจวินิจฉัยและรับการรักษาอย่างทันท่วงที
สำหรับเด็กอายุ 10 ปีขึ้นไปควรตรวจสุขภาพตาประจำปีอย่างสม่ำเสมอ เพื่อให้แพทย์สามารถตรวจพบความผิดปกติของดวงตาและโรคกระจกตาย้วยได้ตั้งแต่ระยะเริ่มต้น
รักษาอาการกระจกตาย้วย (Keratoconus) ที่ศูนย์รักษากระจกตา Bangkok Eye Hospital ดีอย่างไร
หากมีอาการ แนะนำให้เข้ามาปรึกษาและรักษาอาการเหล่านี้ได้ที่ศูนย์รักษาโรคกระจกตา Bangkok Eye Hospital (โรงพยาบาลจักษุกรุงเทพ) ที่นี่โดดเด่นด้านการรักษาอาการผิดปกติเกี่ยวกับดวงตา ด้วยทีมจักษุแพทย์ผู้เชี่ยวชาญ มีจุดเด่นดังนี้
-
โรงพยาบาลมีทีมจักษุแพทย์มากประสบการณ์ พร้อมให้คำปรึกษาเกี่ยวกับอาการผิดปกติ และแนะนำแนวทางการรักษาที่เหมาะสม
-
เทคโนโลยีสำหรับการรักษาดวงตาสมัยใหม่ เครื่องมือได้มาตรฐานระดับสากล เพื่อการรักษาดวงตาอย่างแม่นยำและปลอดภัย
-
พร้อมให้การรักษาอย่างครบวงจร ตั้งแต่การวินิจฉัย การรักษา ไปจนถึงการติดตามผลอย่างสม่ำเสมอ
-
ใส่ใจในการบริการ พร้อมบรรยากาศของโรงพยาบาลที่เป็นกันเอง
สรุป
กระจกตาย้วยหรือ Keratoconus เป็นภาวะที่กระจกตาบางลงและเปลี่ยนรูปร่างจากทรงกลมหรือรีเล็กน้อย กลายเป็นรูปทรงโก่งนูนคล้ายกรวย โดยมีสาเหตุหลักจากพันธุกรรมและสภาพแวดล้อม โดยเฉพาะในผู้ที่มีประวัติครอบครัวเป็นโรคนี้ ผู้ที่ขยี้ตาบ่อย สัมผัสรังสี UV นาน หรือมีภาวะภูมิแพ้ ล้วนมีความเสี่ยงสูง
เมื่อพบความผิดปกติในการมองเห็นหรือมีอาการตาแดง ระคายเคืองรุนแรง ควรรีบปรึกษาจักษุแพทย์เพื่อรับการรักษาตั้งแต่ระยะเริ่มต้น สำหรับการป้องกัน ควรหลีกเลี่ยงการขยี้ตา ป้องกันดวงตาจากแสงแดดและแสงสีฟ้า พักสายตาอย่างถูกวิธี และสังเกตการเปลี่ยนแปลงของค่าสายตาอย่างสม่ำเสมอ เพราะหากไม่รักษาโรคกระจกตาย้วยตั้งแต่เนิ่นๆ นอกจากจะเสี่ยงอันตรายแล้ว ยังทำให้ค่ารักษาบานปลายได้
สำหรับคนที่มีปัญหาดวงตา แนะนำมาที่Bangkok Eye Hospital (โรงพยาบาลจักษุกรุงเทพ)โรงพยาบาลเฉพาะทางที่มีทีมแพทย์มากประสบการณ์ อุปกรณ์ที่ทันสมัย ได้รับการรับรองมาตรฐานระดับสากล มั่นใจได้ว่าการรักษาเป็นไปอย่างถูกต้อง แม่นยำ และปลอดภัย

